在医学的殿堂里,病理诊断被尊为疾病诊断的“金标准”,其敏锐度不亚于福尔摩斯侦探,能够洞悉复杂症状背后的真相,从而揭示疾病的本质。而显微技术的每一次革新,都仿佛为病理学科注入新的活力,推动其迈向新的高峰。
01病理诊断的革新
◇ 病理学的历史启示
1858年,在柏林大学,病理学的奠基人鲁道夫·魏尔肖举起了他简陋的单目显微镜,开启了病理学的新篇章。那时,他或许未曾预料,如今病理医生能在分子层面洞察疾病。随着技术的不断进步,病理学的观察方式也经历了翻天覆地的变化。从肉眼可见的宏观形态,到光学显微镜下的细胞世界,再到电子显微镜揭示的超微结构,以及分子层面的免疫组化和基因检测等高级技术,每一项突破都为病理医生提供了新的视野。这场持续几个世纪的视觉革命,不仅深刻改变了我们对疾病的理解,更推动了病理诊断从形态描述走向精准医疗的新时代。

◇ 巨检的限制与光学显微镜的突破
在显微技术出现之前,病理诊断主要依赖于巨检,即医生通过肉眼和简单工具对病变组织进行宏观观察。他们手持解剖刀,谨慎地剖开病变器官,仔细观察组织的各种特征,如色泽、质地、大小、形态及其与周围组织的关系。例如,在观察肿瘤时,巨检可初步判断肿瘤的单发与多发、边界的清晰度以及包膜的有无,这些信息对于疾病的初步诊断和治疗方案的制定至关重要。然而,巨检虽直观简便,但其局限性也显而易见。它仅能观察到组织器官的大体形态,无法察觉早期病变(如微小癌灶),更无法深入探索细胞和分子层面的细微变化。

在17世纪,显微镜的发明为病理学带来了革命性的飞跃。荷兰科学家列文虎克成功制造出世界上首台高倍显微镜,这一重大发明被英国皇家学会的罗伯特·胡克进一步改进,从而将人类的视野拓展至微观世界。随后,在19世纪,德国病理学家鲁道夫·魏尔肖,被誉为“病理学之父”,他提出了“细胞病理学”理论,坚信“所有疾病均源于细胞”,即疾病的本质在于细胞形态与功能的改变。这一理论的提出,无疑将病理诊断从单纯的宏观观察推向了微观探索,从而开启了现代病理学的新篇章。
经过一系列的固定、脱水、石蜡包埋处理后,患者的组织被精心切成4微米的薄片。随后,采用苏木精-伊红(H&E)染色技术,使得细胞核呈现出鲜明的蓝色,而胞质则被染成粉色。在光学显微镜下,这些染色后的细胞首次揭示了其形态上的病理改变。病理医生能够直观地观察到细胞的形态、大小、排列方式以及细胞核的独特特征。
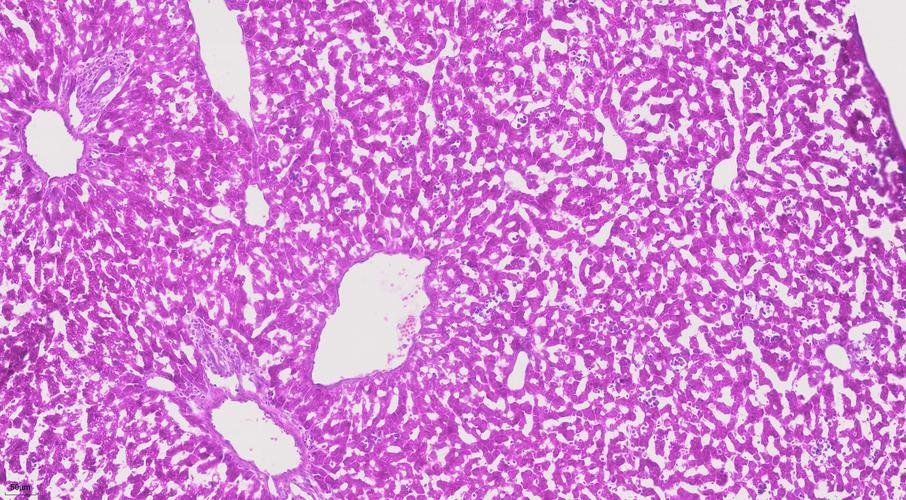
◇ 电子显微镜与免疫组化技术的作用
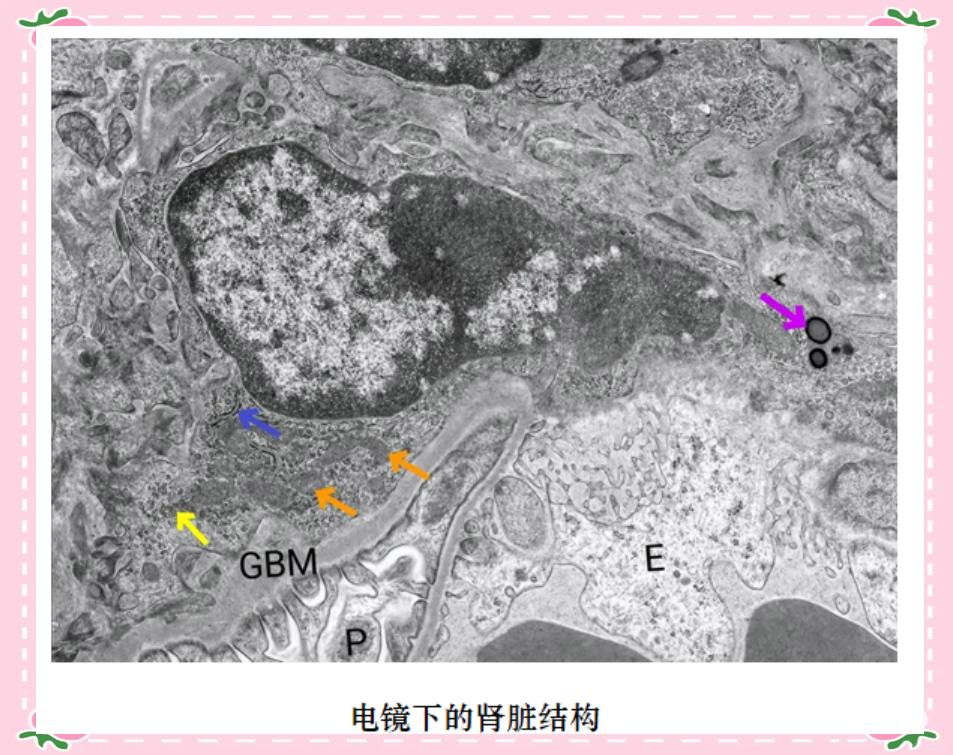
电子显微镜的诞生,极大地拓展了人类对细胞超微结构的认知。它摒弃了传统光学显微镜的可见光成像方式,转而采用电子束作为光源,从而实现了卓越的分辨率。借助电镜,科学家们能够细致地观察到细胞内的各种细胞器、细胞膜、细胞核等精细结构,甚至能够揭示病毒、细菌等微生物的详尽形态。
免疫组化技术,这一让细胞“开口说话”的神奇方法,极大地推动了病理诊断的进步。它依托于抗原与抗体的特异性结合,通过标记抗体与组织细胞内的抗原产生反应,并借助显色剂将抗原-抗体复合物呈现出来,从而揭示细胞内特定蛋白质的存在、位置及其量级。这一技术犹如为每一个细胞贴上了独特的“身份标识”,助力病理学家更精准地辨识细胞的来源与特性。

◇ 分子病理的未来
随着生命科学技术的不断进步,分子病理学逐渐崭露头角,将病理诊断的视野拓展至分子层面。这一领域涉及多项前沿技术,诸如聚合酶链式反应(PCR)、荧光原位杂交(FISH)以及基因测序等,它们赋予了病理学家洞悉细胞内DNA和RNA分子细微变化的能力,进而揭示出疾病演变与发展的深层分子机理。
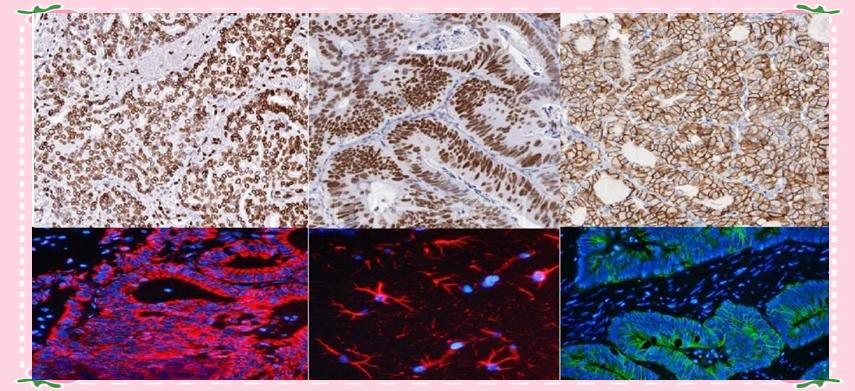
在肿瘤诊断和治疗领域,分子病理检测能够在基因层面提供有力的辅助,帮助病理医生做出更为精准的诊断。同时,某些特定的基因突变与肿瘤靶向药物的治疗效果紧密相关,例如肺癌中EGFR基因的特定突变,携带这种突变的患者使用相应的靶向药物往往能取得显著的治疗效果。此外,分子病理技术还可用于肿瘤的早期筛查,通过检测血液或体液中的肿瘤相关分子标志物,能够在肿瘤出现明显症状之前就发现病变,从而提高了患者的治愈率和生存率。
此外,分子病理技术也为疾病的预防和预后评估提供了新的思路。通过对疾病相关易感基因的研究,科学家们能够更深入地了解疾病的遗传易感性,为高危人群制定更为个性化的预防措施。同时,分子水平的检测结果还可以用于评估患者的预后情况,以便及时调整治疗方案,确保患者能够获得极佳的治疗效果。每一次技术进步都意味着患者能够获得更为精准的治疗,也标志着人类在抗击疾病、突破视觉极限的道路上又迈出了新的一步。
在这场从器官到分子的视觉革命中,病理医生手中的“显微镜”正在不断重塑着我们对疾病认知的边界。






 0752-2228195
0752-2228195